
骨髓增生异常综合征(MDS)是一组克隆性造血干细胞疾病,其特征為(wèi)血细胞减少,髓系细胞一系或多(duō)系病态造血,无效造血及高风险向白血病转化。儿童发病率较成人少见,儿童年发病率仅约為(wèi)0.18/10万。婴幼儿发病率是显著高于年長(cháng)儿童,男性患儿多(duō)于女性患儿。
无论在发病率、病因學(xué)还是骨髓形态學(xué)、细胞和分(fēn)子遗传學(xué)乃至治疗策略上,儿童与成人MDS均有(yǒu)巨大的差异,与成人相同的是“造血功能(néng)异常”,这也是儿童MDS最基本的特点。
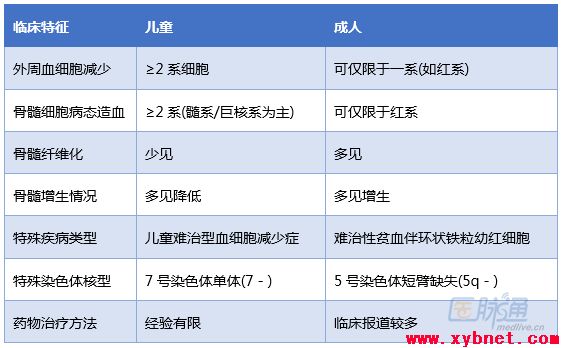
表1 儿童MDS与成人MDS主要临床區(qū)别
一、病因
MDS的病因目前尚不清楚。
发病相关因素有(yǒu)電(diàn)离辐射、高压電(diàn)磁场、烷化剂、苯、氯霉素、石油产品、有(yǒu)机溶剂、重金属、杀虫剂、染发剂、烟尘、酗酒等,其中的放射治疗、烷化剂、苯、氯霉素、乙双吗啉等因素与继发性或治疗相关性MDS关系较為(wèi)肯定。
儿童治疗相关性或继发性MDS少见,主要与抗肿瘤放(化)疗和重症再生障碍性贫血强烈免疫治疗相关,而绝大多(duō)数為(wèi)原发性,约1/3左右的MDS伴发先天或遗传學(xué)异常。某些遗传性疾病如Fanconi贫血、I型神经纤维瘤病等,其家系中发生MDS的可(kě)能(néng)性明显增加,对发生MDS具有(yǒu)易感性,易感性可(kě)来自先天遗传缺陷,也可(kě)来自自然发生的基因多(duō)态性,或是存在着目前还无法测知的基因组易感位点。总之,MDS的发生和发展是一个多(duō)因素、多(duō)步骤的过程。
二、分(fēn)型
1. 按照FAB分(fēn)型
?RA(难治性贫血)
?RARS(环形铁粒幼细胞性难治性贫血)
?RAEB(难治性贫血伴原始细胞增多(duō))
?RAEB-t(难治性贫血伴原始细胞增多(duō)转变型)
?CMML(慢性粒-单核细胞性白血病)。
2. 新(xīn)WHO分(fēn)型
?难治性血细胞减少与非同种不典型增生(难治性贫血,顽固性中性粒细胞减少和难治性血小(xiǎo)板减少症)。
?环形铁粒幼细胞性难治性贫血(RARS),难治性贫血伴环形铁粒幼细胞-血小(xiǎo)板增多(duō)(RARS-t),它在本质上是一个骨髓增生性疾病,通常有(yǒu)JAK2突变( Janus激酶)。
?RCMD(难治性细胞减少伴多(duō)系增生异常)包括难治性细胞减少伴多(duō)系增生异常和环形铁粒幼细胞(RCMD-RS)的子分(fēn)型。
?RAEB难治性贫血伴原始细胞增多(duō)1型和Ⅱ型。
三、临床表现
MDS临床表现无特异性,通常起病缓慢,少数患儿具有(yǒu)起病急剧的特点,往往在起病数周甚至数月后就诊。患儿的症状和體(tǐ)征主要是各类血细胞减少,伴體(tǐ)质异常患者可(kě)有(yǒu)相应临床表现。
?贫血:几乎所有(yǒu)的MDS患儿都有(yǒu)贫血的表现,常有(yǒu)面色苍白、乏力,活动后心悸、气短等特点。
?出血:约20%的患儿可(kě)能(néng)出现出血。常见出血部位包括消化道及皮肤黏膜,偶见颅内出血,月经过多(duō)等。早期出血症状较轻,大多(duō)是皮肤黏膜、牙龈或鼻出血,晚期出血程度加重。
?脾、肝大:常见。患者会偶尔发现左上腹有(yǒu)一肿块,经常有(yǒu)酸饱满或沉重压迫感、无压痛。如脾增大过快,患儿意因脾局部梗死而疼痛,甚至可(kě)以听到摩擦音。
?感染:有(yǒu)些类型的MDS如RAEB及RAEB-T,常表现全血细胞减少。粒细胞减少常导致反复感染及发热,感染部位以呼吸道、肛门周围和泌尿系多(duō)见。由于免疫力低下,患儿还容易出现潜在性脓肿以及化脓性关节炎结核、绿脓杆菌性结膜炎、坏疽等不常见感染。
四、诊断
2003年,Hasle等提出儿童MDS的最低诊断标准,认為(wèi)至少符合以下4项中的任何2项方可(kě)诊断為(wèi)MDS:
(1)持续性不明原因的血细胞减少(中性粒细胞减少、血小(xiǎo)板减少或贫血)。
(2)至少二系有(yǒu)发育异常的形态學(xué)特征。
(3)造血细胞存在获得性克隆性细胞遗传學(xué)异常。
(4)原始细胞增高。
《儿童MDS专家共识》中列出诊断标准共有(yǒu)5项,其中前4项為(wèi)MDS的临床特征,第5项為(wèi)必要的鉴别诊断。同时符合前4项中的任何2项方,并通过必要的鉴别诊断(第5项),方能(néng)符合儿童MDS的诊断标准。
(1)外周血细胞减少:外周血细胞一系或一系以上,不同程度持续下降3个月以上,原因不明;
(2)造血细胞发育和形态异常:骨髓涂片和活检显示,至少两系骨髓细胞发育和形态异常;
(3)细胞遗传學(xué)异常:造血细胞出现各种细胞遗传學(xué)的染色體(tǐ)核型异常;
(4)原始细胞增多(duō):外周血和骨髓原始细胞异常增多(duō);
(5)完成必要鉴别诊断:能(néng)够除外其他(tā)可(kě)导致血细胞减少和发育异常的造血或非造血系统疾患。
五、治疗
MDS治疗目的在于解决骨髓衰竭及并发症、AML转化。选择治疗方案时,需根据患者的预后积分(fēn),并结合年龄、體(tǐ)能(néng)状况、依从性等进行综合评定。
对于低危组MDS患者,治疗包括成分(fēn)血输注、造血因子治疗、免疫调节剂、表观遗传學(xué)药物(wù),一般不推荐化疗及造血干细胞移植,但年轻低危组患者能(néng)耐受高强度疗,有(yǒu)望产生更好的效果/风险比和无进展生存及总生存率。
对于高危组MDS患者,预后较差,易转化為(wèi)AML,需高强度治疗。治疗方案包括化疗和造血干细胞移植。高强度治疗相关并发症和死亡率较高,不适合所有(yǒu)患者。
1. 支持治疗
支持治疗的主要目的是改善MDs症状、预防感染出血和提高生活质量。包括输血、促红细胞生成素(Fpo)、粒细胞集落刺激因子(G或粒一巨噬细胞集落刺激因子(GM-CSF)。為(wèi)大多(duō)数高龄MDS、低危MDS所采用(yòng)。
(1)输血:一般在Hb<60g/L,或伴有(yǒu)明显贫血症状时输注红细胞。老年、代偿反应能(néng)力受限、需氧量增加,可(kě)放宽输注,不必Hb<60g/L。
(2)祛铁治疗:接受输血治疗,尤其是红细胞输注依赖的MDS患者,铁超负荷时若未采取治疗或治疗不当,可(kě)导致总生存期缩短。对于红细胞输注依赖患者,应每年监测3~4次血清铁蛋白(SF)。接受祛铁治疗的患者,应进行铁负荷监测,并定期评价受累器官功能(néng)。SF降至500 μg/L以下且患者不再需要输血时,可(kě)终止祛铁治疗;若祛铁治疗不再是患者的最大收益点时也可(kě)终止祛铁治疗。常用(yòng)药物(wù):祛铁胺、祛铁酮、地拉罗司。
(3)血小(xiǎo)板输注:建议存在血小(xiǎo)板消耗危险因素者(感染、出血、使用(yòng)抗生素或抗人胸腺细胞免疫球蛋白等)输注点為(wèi)20×109/L,而病情稳定者输注点為(wèi)10×109/L。
(4)促中性粒细胞治疗:中性粒细胞缺乏患者,可(kě)给予G-CsR/MACSF,以使中性粒细胞>1×109/L。不推荐MDS常规使用(yòng)杭生素预防感染治疗。
(5)促红系生成治疗:Epo是低危MDS、输血依赖者主要的初始治疗,加用(yòng)G-CSF可(kě)以增加红系反应,持续6周。对无反应者,可(kě)加量Epo应用(yòng),继续治疗6周。对治疗有(yǒu)反应者,一旦取得最大疗效,逐渐减量G-CSF、Ep0的应用(yòng),直至用(yòng)最小(xiǎo)的剂量维持原疗效。
(6)免疫抑制治疗(IST): 抗胸腺细胞球蛋白(ATG)单药或联合环孢素IST疗法可(kě)能(néng)对以下患者有(yǒu)效:无克隆性证据的≤60岁的低危/中危-1患着,或骨髓低增生,HLA-DR15或伴小(xiǎo)的PNH克隆。对于原始细胞>5%,伴染色體(tǐ)-7或者复杂核型者。对于MDS采用(yòng)抑制T细胞功能(néng)的治疗需慎重。
2. 免疫调节治疗
(1)免疫调节药物(wù)(IMIDS):沙利度胺治疗后,MDS患者血液學(xué)改善以红系為(wèi)主,疗效持久,但中性粒细胞和血小(xiǎo)板改善不显著。来那度胺对染色體(tǐ)5q-异常者效果很(hěn)好,但是标准剂量(来那度胺10 mg/d,共21天)骨髓抑制比例高;对于复杂染色體(tǐ)异常和伴p3基因突变者,使用(yòng)来那度胺会导致疾病进展,促进转白。建议5q-患者先使用(yòng)Epo,无效后换用(yòng)来那度胺。在使用(yòng)来那度胺前和过程中检测染色體(tǐ)和p53的突变情况。
(2)表观遗传學(xué)修饰治疗:阿扎胞苷(AZA)和地西他(tā)滨可(kě)降低细胞内DNA总體(tǐ)甲基化程度,并引发基因表达改变。去甲基化药物(wù)适用(yòng)于高危MDS患者,以及低危并发严重血细胞减少和(或)输血依赖的患者。
?AZA:高危MDS患者应用(yòng)AZA 75mg/皮下注射或静脉输注共7天,28天為(wèi)1个疗程為(wèi)目前推荐方案。在毒性能(néng)耐受且外周血象提示无疾病进展的前提下,AZA治疗6个疗程无改善者,换用(yòng)其他(tā)药物(wù)。
?地西他(tā)滨:地西他(tā)滨推荐方案為(wèi)每天20mg/m2静脉输注,共5天,4周一疗程。多(duō)数患者在第2个疗程结束起效,并且在同一时间点达到最佳效果。通常足量应用(yòng)地西他(tā)滨3~4个疗程若无效再考虑终止治疗。
3. 细胞毒性化疗
高危组,尤其原始细胞增高亚型的MDS,预后相对较差,开始宜行类同于AML的治疗,完全缓解率40%~60%,但是缓解时间短暂。年轻(<65岁)、核型正常者化疗后5年总生存率约27%。预激方案在小(xiǎo)剂量Ara-c(10mg/m2,q12hs×14d)基础上加用(yòng)G-CSF,并联合阿克拉霉素(ACR)或高三尖杉酯碱(HHT)或去甲氧柔红霉素(Ida)國(guó)内多(duō)使用(yòng)预激方案,由于MDS多(duō)见于老年人群,机體(tǐ)状况较差或常伴有(yǒu)诸如慢性肺病、心血管病及糖尿病等不适于强化疗的因素,因此小(xiǎo)剂量化疗為(wèi)这些患者延長(cháng)生存期,改善生活质量提供了一种治疗选择。治疗MDS的CR率為(wèi)40%~60%左右,有(yǒu)效率為(wèi)60%~70%。年龄对于疗效无显著影响,但年龄≥60岁的患者对化疗耐受较差。
4. 造血干细胞移植
异基因造血干细胞移植(Allo-HSCT)可(kě)能(néng)治愈MDS,但随年龄增大,移植相关并发症也有(yǒu)所增加。适应证如下:
?FAB分(fēn)类中的RAEB、RAEB-t、CMML及MDS转化的AML患者。
?IPSS系统中的中危-2及高危MDS以及IPSS高危染色體(tǐ)核型的患者。
?严重输血依赖,且有(yǒu)明确克隆证据的低危组患者,应该在器官功能(néng)受损前进行Allo-HSCT。
?MDS患者有(yǒu)强烈移植意愿。
上一篇::高危MDS的部分(fēn)亚型可(kě)能(néng)受益于Rigosertib的治疗
下一篇::没有(yǒu)了